胆汁酸稳态失衡与阿尔茨海默病研究新进展
阿尔茨海默病(Alzheimer's disease,AD)是一种起病隐匿、持续进展的中枢神经变性疾病,以进行性认知功能障碍为主要临床表现。目前诸多研究发现胆汁酸稳态失衡和信号转导异常与AD致病机制相关,胆汁酸谱有望作为该疾病的潜在生物标志物和治疗靶点。本文系统梳理了胆汁酸谱代谢变化特征在AD发病过程中可能发挥的作用以及对相关的胆汁酸潜在生物标志物进行总结,为疾病预防和治疗干预提供新思路。
Abstract
Alzheimer's disease(AD) is a insidious, rapidly progressive central neurodegenerative disorder, with progressive cognitive dysfunction as the main clinical manifestation. Currently, the imbalance of bile acid homeostasis and abnormal signal transduction are found to be related to the pathogenesis of AD. Therefore, bile acid spectrum is expected to be a potential biomarker and therapeutic target of AD. This study systematically summarized the role of metabolic changes of bile acid profile in the pathogenesis of AD and discussed its potential biomarkers, which provide the new avenue for prevent and cure AD.
关键词
Key words
Alzheimer's disease / Bile acid / Gut microbiome / Metabolic disorders
引用本文
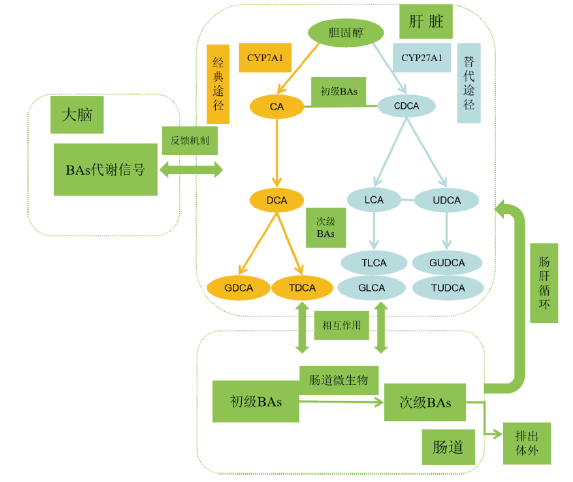
1 胆汁酸代谢与肠道微生物作用
2 肠道微生物群-胆汁酸-脑轴与阿尔茨海默病
3 胆固醇-胆汁酸与阿尔茨海默病
4 阿尔茨海默病临床和模型中的胆汁酸紊乱
4.1 胆汁酸谱代谢紊乱与阿尔茨海默病
4.2 牛磺酸脱氧胆酸与阿尔茨海默病
4.3 回肠胆汁酸结合蛋白与阿尔茨海默病
4.4 其他胆汁酸代谢物与阿尔茨海默病
| [1] | Jia W, Rajani C, Kaddurah-Daouk R, et al. Expert insights: The potential role of the gut microbiome-bile acid-brain axis in the development and progression of Alzheimer's disease and hepatic encephalopathy[J]. Med Res Rev, 2020, 40(4):1496-1507. 本文引用 [3] 摘要 |
| [2] | MahmoudianDehkordi S, Arnold M, Nho K, et al. Altered bile acid profile associates with cognitive impairment in Alzheimer's disease-An emerging role for gut microbiome[J]. Alzheimers Dement, 2019, 15(1):76-92. 本文引用 [6] 摘要 |
| [3] | Baloni P, Funk CC, Yan J, et al. Metabolic Network Analysis Reveals Altered Bile Acid Synthesis and Metabolism in Alzheimer's Disease[J]. Cell Rep Med, 2020, 1(8):100138. |
| [4] | Grant SM, DeMorrow S. Bile Acid Signaling in Neurodegenerative and Neurological Disorders[J]. Int J Mol Sci, 2020, 21(17):5982. |
| [5] | Nho K, Kueider-Paisley A, MahmoudianDehkordi S, et al. Alzheimer's Disease Neuroimaging Initiative and the Alzheimer Disease Metabolomics Consortium. Altered bile acid profile in mild cognitive impairment and Alzheimer's disease: Relationship to neuroimaging and CSF biomarkers[J]. Alzheimers Dement, 2019, 15(2):232-244. 本文引用 [2] 摘要 |
| [6] | Li T, Chiang JY. Bile acid signaling in metabolic disease and drug therapy[J]. Pharmacol Rev, 2014, 66(4):948-983. 本文引用 [1] 摘要 |
| [7] | Zhou H, Hylemon PB. Bile acids are nutrient signaling hormones[J]. Steroids, 2014, 86:62-68. 本文引用 [1] 摘要 |
| [8] | Wang X, Niu Y, Yue CX, et al. Increased ileal bile acid binding protein and galectin-9 are associated with mild cognitive impairment and Alzheimer's disease[J]. J Psychiatr Res, 2019, 119:102-106. 本文引用 [1] 摘要 |
| [9] | Petrov PD, García-Mediavilla MV, Guzmán C, et al. A Network Involving Gut Microbiota, Circulating Bile Acids, and Hepatic Metabolism Genes That Protects Against Non-Alcoholic Fatty Liver Disease[J]. Mol Nutr Food Res, 2019, 63(20):e1900487. |
| [10] | Jia W, Xie G, Jia W, et al. Bile acid-microbiota crosstalk in gastrointestinal inflammation and carcinogenesis[J]. Nat Rev Gastroenterol Hepatol, 2018, 15(2):111-128. 本文引用 [1] 摘要 |
| [11] | Klingelhoefer L, Reichmann H. Pathogenesis of Parkinson disease the gut-brain axis and environmental factors[J]. Nat Rev Neurol, 2015, 11(11):625-636. 本文引用 [1] 摘要 |
| [12] | Dinan TG, Cryan JF. Gut-brain axis in 2016: Brain-gut-microbiota axis - mood, metabolism and behaviour[J]. Nat Rev Gastroenterol Hepatol, 2017, 14(2):69-70. |
| [13] | Dinan TG, Cryan JF. Gut instincts: microbiota as a key regulator of brain development, ageing and neurodegeneration[J]. J Physiol, 2017, 595(2):489-503. |
| [14] | Fiorucci S, Carino A, Baldoni M, et al. Bile Acid Signaling in Inflammatory Bowel Diseases[J]. Dig Dis Sci, 2021, 66(3):674-693. |
| [15] | Milosevic I, Vujovic A, Barac A, et al. Gut-Liver Axis, Gut Microbiota, and Its Modulation in the Management of Liver Diseases: A Review of the Literature[J]. Int J Mol Sci, 2019, 20(2):395. |
| [16] | Zhuang ZQ, Shen LL, Li WW, et al. Gut microbiota is altered in patients with Alzheimer’s disease[J]. J Alzheimers Dis, 2018, 63(4):1337-1346. |
| [17] | Vogt NM, Kerby RL, Dill-McFarland KA, et al. Gut microbiome alterations in Alzheimer's disease[J]. Sci Rep, 2017, 7(1):13537. 本文引用 [1] 摘要 |
| [18] | Jiang Y, Guo Z, Liu X, et al. Effects of Aricept on intestinal flora diversity in patients with mild Alzheimer's disease explored through high-throughput sequencing technology[J]. Am J Transl Res, 2021, 13(4):2486-2498. 本文引用 [1] 摘要 |
| [19] | Ridlon JM, Kang DJ, Hylemon PB, et al. Bile salt biotransformations by human intestinal bacteria[J]. J Lipid Res, 2006, 47(2):241-259. 本文引用 [1] 摘要 |
| [20] | Ridlon JM, Kang DJ, Hylemon PB, et al. Bile acids and the gut microbiome[J]. Curr Opin Gastroenterol, 2014, 30(3):332-338. |
| [21] | Monteiro-Cardoso VF, Corlianò M, Singaraja RR, et al. Bile Acids: A Communication Channel in the Gut-Brain Axis[J]. Neuromolecular Med, 2021, 23(1):99-117. |
| [22] | Szablewski L. Human Gut Microbiota in Health and Alzheimer's Disease[J]. J Alzheimers Dis, 2018, 62(2):549-560. 本文引用 [1] 摘要 |
| [23] | Goyal D, Ali SA, Singh RK, et al. Emerging role of gut microbiota in modulation of neuroinflammation and neurodegeneration with emphasis on Alzheimer's disease[J]. Prog Neuropsychopharmacol Biol Psychiatry, 2021, 106:110112. |
| [24] | Kesika P, Suganthy N, Sivamaruthi BS, et al. Role of gut-brain axis, gut microbial composition, and probiotic intervention in Alzheimer's disease[J]. Life Sci, 2021, 264:118627. |
| [25] | Erny D, Hrabě de Angelis AL, Jaitin D, et al. Host microbiota constantly control maturation and function of microglia in the CNS[J]. Nat Neurosci, 2015, 18(7):965-977. 本文引用 [1] 摘要 |
| [26] | Erny D, Hrabě de Angelis AL, Prinz M, et al. Communicating systems in the body: how microbiota and microglia cooperate[J]. Immunol, 2017, 150(1):7-15. |
| [27] | Kowalski K, Mulak A. Brain-Gut-Microbiota Axis in Alzheimer's Disease[J]. J Neurogastroenterol Motil, 2019, 25(1):48-60. |
| [28] | Junges VM, Closs VE, Nogueira GM, et al. Crosstalk between Gut Microbiota and Central Nervous System: A Focus on Alzheimer's Disease[J]. Curr Alzheimer Res, 2018, 15(13):1179-1190. 本文引用 [1] 摘要 |
| [29] | Feringa FM, van der Kant R. Cholesterol and Alzheimer's Disease; From Risk Genes to Pathological Effects[J]. Front Aging Neurosci, 2021, 13:690372. |
| [30] | Di Paolo G, Kim TW. Linking lipids to Alzheimer's disease: cholesterol and beyond[J]. Nat Rev Neurosci, 2011, 12(5):284-296. 本文引用 [1] 摘要 |
| [31] | Beecham GW, Hamilton K, Naj AC, et al. Genome-wide association meta-analysis of neuropathologic features of Alzheimer's disease and related dementias[J]. PLoS Genet, 2014, 10(11):e1004867. |
| [32] | Van der Kant R, Langness VF, Herrera CM, et al. Cholesterol Metabolism Is a Druggable Axis that Independently Regulates Tau and Amyloid-βin iPSC-Derived Alzheimer's Disease Neurons[J]. Cell Stem Cell, 2019, 24(3):363-375.e9. 本文引用 [1] 摘要 |
| [33] | Varma VR, Büşra Lüleci H, Oommen AM, et al. Abnormal brain cholesterol homeostasis in Alzheimer's disease-a targeted metabolomic and transcriptomic study[J]. NPJ Aging Mech Dis, 2021, 7(1):11. 本文引用 [1] 摘要 |
| [34] | Humpel C. Chronic mild cerebrovascular dysfunction as a cause for Alzheimer's disease?[J]. Exp Gerontol, 2011, 46(4):225-232. 本文引用 [1] 摘要 |
| [35] | Pan X, Elliott CT, McGuinness B, et al. Metabolomic Profiling of Bile Acids in Clinical and Experimental Samples of Alzheimer's Disease[J]. Metabolites, 2017, 7(2):28. |
| [36] | Marksteiner J, Blasko I, Kemmler G, et al. Bile acid quantification of 20 plasma metabolites identifies lithocholic acid as a putative biomarker in Alzheimer's disease[J]. Metabolomics, 2018, 14(1):1. 本文引用 [1] 摘要 |
| [37] | Mapstone M, Cheema AK, Fiandaca MS, et al. Plasma phospholipids identify antecedent memory impairment in older adults[J]. Nat Med, 2014, 20(4):415-418. 本文引用 [1] 摘要 |
| [38] | Greenberg N, Grassano A, Thambisetty M, et al. A proposed metabolic strategy for monitoring disease progression in Alzheimer's disease[J]. Electrophoresis, 2009, 30(7):1235-1239. 本文引用 [1] 摘要 |
| [39] | Olazarán J, Gil-de-Gómez L, Rodríguez-Martín A, et al. A blood-based, 7-metabolite signature for the early diagnosis of Alzheimer's disease[J]. J Alzheimers Dis, 2015, 45(4):1157-1173. 本文引用 [1] 摘要 |
| [40] | Shao Y, Ouyang Y, Li T, et al. Alteration of Metabolic Profile and Potential Biomarkers in the Plasma of Alzheimer's Disease[J]. Aging Dis, 2020, 11(6):1459-1470. |
| [41] | Baloni P, Funk CC, Yan J, et al. Metabolic Network Analysis Reveals Altered Bile Acid Synthesis and Metabolism in Alzheimer's Disease[J]. Cell Rep Med, 2020, 1(8):100138. |
| [42] | Marksteiner J, Blasko I, Kemmler G, et al. Bile acid quantification of 20 plasma metabolites identifies lithocholic acid as a putative biomarker in Alzheimer's disease[J]. Metabolomics, 2018, 14(1):1. 本文引用 [1] 摘要 |
| [43] | Kaur H, Seeger D, Golovko S, et al. Liver Bile Acid Changes in Mouse Models of Alzheimer's Disease[J]. Int J Mol Sci, 2021, 22(14):7451. |
| [44] | Koike S, Miyaji Y, Sano H, et al. Simultaneous Determination of Five Bile Acids as Potential Biomarkers for Alzheimer's Disease in Mouse Brain and Plasma[J]. Anal Sci, 2021, 37(8):1165-1170. 本文引用 [1] 摘要 |
| [45] | Dionísio PA, Amaral JD, Ribeiro MF, et al. Amyloid-βpathology is attenuated by tauroursodeoxycholic acid treatment in APP/PS1 mice after disease onset[J]. Neurobiol Aging, 2015, 36(1):228-240. 本文引用 [1] 摘要 |
| [46] | Zangerolamo L, Vettorazzi JF, Solon C, et al. The bile acid TUDCA improves glucose metabolism in streptozotocin-induced Alzheimer's disease mice model[J]. Mol Cell Endocrinol, 2021, 521:111116. |
| [47] | Nunes AF, Amaral JD, Lo AC, et al. TUDCA, a bile acid, attenuates amyloid precursor protein processing and amyloid-β deposition in APP/PS1 mice[J]. Mol Neurobiol, 2012, 45(3):440-454. 本文引用 [1] 摘要 |
| [48] | Nakahara M, Furuya N, Takagaki K, et al. Ileal bile acid-binding protein, functionally associated with the farnesoid X receptor or the ileal bile acid transporter, regulates bile acid activity in the small intestine[J]. J Biol Chem, 2005, 280(51):42283-42289. 本文引用 [1] 摘要 |
| [49] | Wang X, Niu Y, Yue CX, et al. Increased ileal bile acid binding protein and galectin-9 are associated with mild cognitive impairment and Alzheimer's disease[J]. J Psychiatr Res, 2019, 119:102-106. 本文引用 [1] 摘要 |
| [50] | Griffiths WJ, Abdel-Khalik J, Yutuc E, et al. Concentrations of bile acid precursors in cerebrospinal fluid of Alzheimer's disease patients[J]. Free Radic Biol Med, 2019, 134:42-52. |
| [51] | Mulak A. Bile Acids as Key Modulators of the Brain-Gut-Microbiota Axis in Alzheimer's Disease[J]. J Alzheimers Dis, 2021, 84(2):461-477. 本文引用 [1] 摘要 |